Пропофол и Дексмедетомидин при плановых процедурных седациях — предпосылки для сочетанного использования
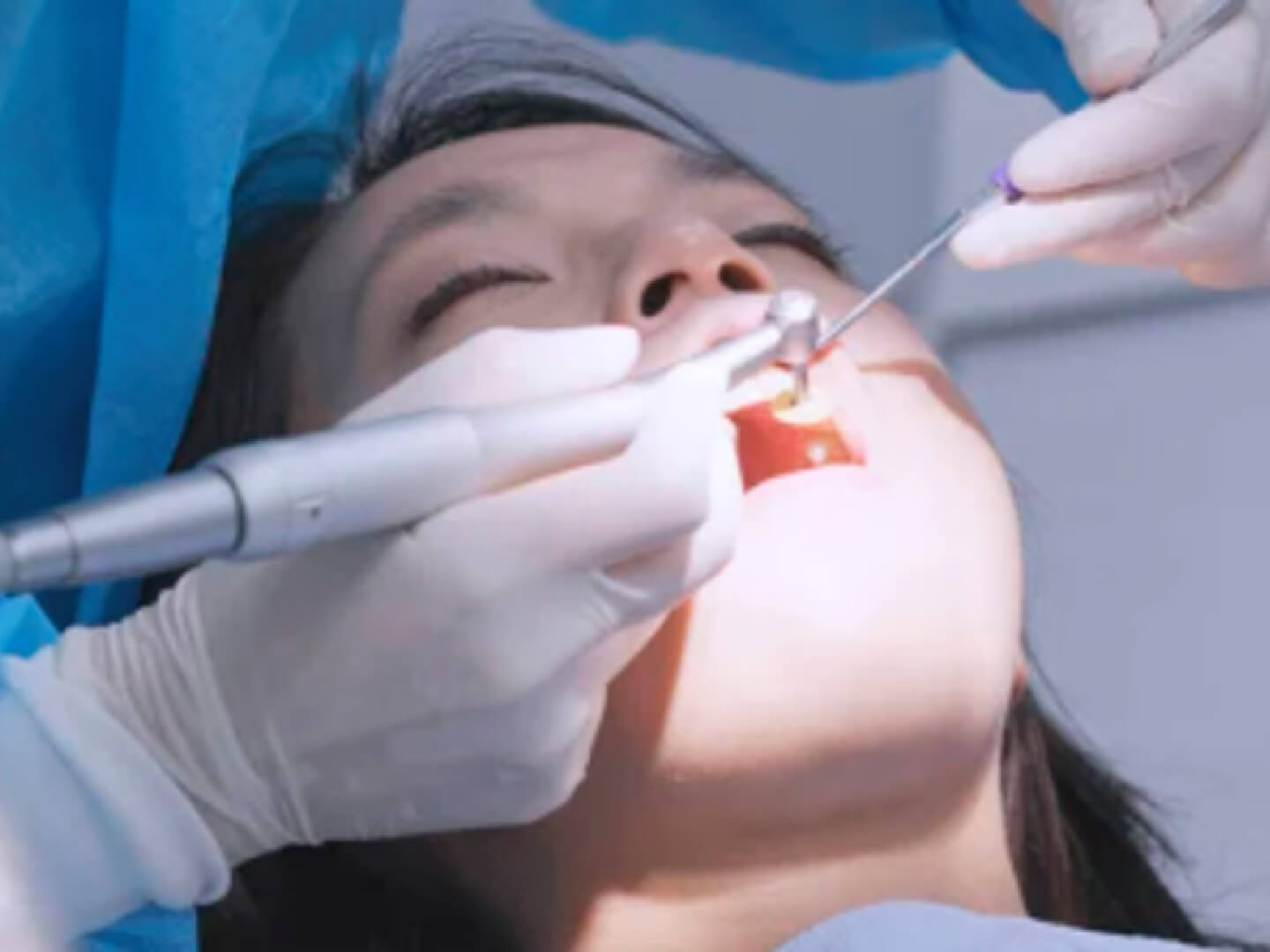
Резюме. Процедурная седация (ПС) – это техника введения седативных препаратов с анальгетиками или без них для вызывания состояния, при котором пациент может быть толерантным к выполнению неприятных процедур при сохранении кардиореспираторной функций.
Плановые ПС проводят при различных по инвазивности, болезненности и продолжительности процедурах, но по определению, они не достигают глубины анестезии/наркоза и не требуют применения вспомогательной или контролируемой механической вентиляции и, тем более, миорелаксации.
Для проведения эффективной ПС крайне важным является налаживание контакта с пациентом и достижение стабильного эмоционального состояния пациента, в т.ч. путем тщательного объяснения ему деталей ПС. При выборе глубины угнетения сознания во время ПС стремятся достигать компромисса между степенью обезболивания и амнезии, с одной стороны, и эффективностью спонтанного дыхания, а также возможностью скорейшего восстановления сознания с другой.
По возможности, проблему боли (когда сознание частично сохранено) или ноцицептивных стимулов (когда уровень сознание снижен или отсутствует) решают отдельно за счет применения местного или регионарного обезболивания. Кроме того, часто применяют нестероидные противовоспалительные средства (НПВС) и некоторые другие препараты, имеющие анальгетические свойства, а опиоидных анальгетиков стараются избегать или используют их в малых или минимальных дозах.
В отличие от анестезии, даже глубокая седация не может и не должна полностью предотвращать движений пациента во время интенсивных болевых/ноцицептивных стимулов. В случае необходимости, проблему движений пациента решают не только и не столько дальнейшим углублением седации, а именно за счет улучшения обезболивания и/или фиксации пациента на время краткосрочных болезненных манипуляций.
Для достижения указанных целей ПС чаще всего используют пропофол, или его комбинации с дексмедетомедином или мидазоламом. В этой публикации акцентируется внимание на преимуществах применения мультимодального подхода для длительной ПС, что позволяет существенно снизить дозы препаратов и частоту их побочных эффектов по сравнению с седацией каким-то одним анестетиком в существенно более высоких дозах.
Ключевые слова: процедурная седация, мультимодальная аналгезия, сознание, глубина седации, проходимость дыхательных путей, пропофол, дексмедетомидин.
Авторы:
Пилипенко М.Н., Михайлов Б.В.
Литература:
- Dossa F, Megetto O, Yakubu M, et al. Sedation practices for routine gastrointestinal endoscopy: a systematic review of recommendations BMC Gastroenterol. 2021; 21: 22.
- Hinkelbein J, Lamperti M, Akeson J, et al. European Society of Anaesthesiology and European Board of Anaesthesiology guidelines for procedural sedation and analgesia in adults. European Journal of Anaesthesiology. 2017; 35:6-24.
- ACEP Clinical Policy: Procedural Sedation and Analgesia in the Emergency Department. Ann Emerg Med. 2014;63:247-258.
- Prabhakar H, Tripathy S, Gupta N, et al. Consensus Statement on Analgo-sedation in Neurocritical Care and Review of Literature. Indian J Crit Care Med. 2021 Feb; 25(2): 126–133.
- Neme D, Aweke Z, Micho H, et al. Evidence-Based Guideline for Adult Sedation, Pain Assessment, and Analgesia in a Low Resource Setting Intensive Care Unit: Review Article. Int J Gen Med. 2020; 13: 1445–1452.
- Rasheed AM, Amirah MF, Abdallah M, et al. Ramsay Sedation Scale and Richmond Agitation Sedation Scale: A Cross-sectional Study. Dimens Crit Care Nurs. Mar/Apr 2019;38(2):90-95.
- Practice Guidelines for Moderate Procedural Sedation and Analgesia 2018. A Report by the American Society of Anesthesiologists Task Force on Moderate Procedural Sedation and Analgesia, the American Association of Oral and Maxillofacial Surgeons, American College of Radiology, American Dental Association, American Society of Dentist Anesthesiologists, and Society of Interventional Radiology. Anesthesiology. 2018; 128(3):437-479.
- Kim KN, Lee HJ, Kim SY, Kim JY. Combined use of dexmedetomidine and propofol in monitored anesthesia care: a randomized controlled study. BMC Anesthesiol. 2017 Mar 1;17(1):34.
- Ghisi D, Fanelli A, Tosi M, et al. Monitored anesthesia care. Minerva Anestesiol. 2005 Sep;71(9):533-8.
- Database of Abstracts of Reviews of Effects (DARE): Centre for Reviews and Dissemination (UK). Analgosedation: a paradigm shift in intensive care unit sedation practice. 2012. Available from: www.ncbi.nlm.nih.gov/books/NBK98957/
- Bell A, Treston G, McNabb C, et al. Profiling adverse respiratory events and vomiting when using propofol for emergency department procedural sedation. Emerg Med Australas 2007; 19:405–10.
- Practice Guidelines for Preoperative Fasting and the Use of Pharmacologic Agents to Reduce the Risk of Pulmonary Aspiration: Application to Healthy Patients Undergoing Elective Procedures: An Updated Report by the American Society of Anesthesiologists Task Force on Preoperative Fasting and the Use of Pharmacologic Agents to Reduce the Risk of Pulmonary Aspiration. Anesthesiology 2017; 126:376–393.
- Yao Y, Sun Y, Lin J, et al. Intranasal dexmedetomidine versus oral midazolam premedication to prevent emergence delirium in children undergoing strabismus surgery: A randomised controlled trial. Eur J Anaesthesiol. 2020 Dec;37(12):1143-1149.
- Li A, Yuen VM, Goulay-Dufaÿ S, et al. Pharmacokinetic and pharmacodynamic study of intranasal and intravenous dexmedetomidine. Br J Anaesth. 2018;120:960–968.
- da Silva GS, Anabuki AA, Viana KA, et al. in CEDACORE Collaborative Group. Sedation versus protective stabilization for dental treatment of children with caries and challenging behavior at the dentist (CHOOSE): a study protocol for a non-randomized clinical trial. BMC Oral Health. 2021; 21: 256.
- Mehta PP, Kochhar G, Albeldawi M, et al. Capnographic monitoring in routine EGD and colonoscopy with moderate sedation: A prospective, randomized, controlled trial. Am J Gastroenterol 2016; 111:395–404.
- Langhan ML, Shabanova V, Li FY, et al. A randomized controlled trial of capnography during sedation in a pediatric emergency setting. Am J Emerg Med 2015; 33:25–30.
- van Schaik E.P.C., Blankman P., Van Klei W.A. et al. Hypoxemia during procedural sedation in adult patients: a retrospective observational study. Can J Anesth/J Can Anesth (2021) www.doi.org/10.1007/s12630-021-01992-6
- Deitch K, Chudnofsky CR, Dominici P, et al. The utility of high-flow oxygen during emergency department procedural sedation and analgesia with propofol: A randomized, controlled trial. Ann Emerg Med 2011; 58:360–364.e3.
- www.who.int/medicines/areas/quality_safety/safety_efficacy/trainingcourses/definitions.pdf
- www.cancer.gov/publications/dictionaries/cancer-terms/def/adverse-event
- www.who.int/medicines/areas/quality_safety/safety_efficacy/trainingcourses/definitions.pdf
- Mitra M, Basu M, Shailendra K, Biswas N. Risk reduction in anesthesia and sedation—An analysis of process improvement towards zero adverse events. J Family Med Prim Care. 2020 Sep; 9(9): 4592–4602.
- Sirimontakan T, Artprom N, Anantasit N. Efficacy and Safety of Pediatric Procedural Sedation Outside the Operating Room Anesth Pain Med. 2020 Aug; 10(4): e106493.
- Hayashi T, Mizukami A, Kuroda S, et al. Outcomes of deep sedation for catheter ablation of paroxysmal supraventricular tachycardia, with adaptive servo ventilation. J Arrhythm. 2020 Dec 5;37(1):33-42.
- Demiraran Y, Korkut E, Tamer A, et al. The comparison of dexmedetomidine and idazolam used for sedation of patients during upper endoscopy. A prospective, randomized study. Can J Gastroenterol 2007; 21:25–9.
- Aldrete, J. A. (1995). The post-anesthesia recovery score revisited. Journal of Clinical Anesthesia, 7, 89-91.
- Chung F, Chan VW, Ong D. A post-anesthetic discharge scoring system for home readiness after ambulatory surgery. J Clin Anesth 1995; 7: 500-506.
- Palumbo P, Tellan G, Perotti B, et al. Modified PADSS (Post Anaesthetic Discharge Scoring System) for monitoring outpatients discharge. Ann Ital Chir. 2013 Nov-Dec; 84(6):661-5. PMID: 23165318