Первые результаты международного многоцентрового клинического исследования RheoSTAT-CP0620 по эффективности и безопасности инфузионного раствора Реосорбилакт® в комплексной терапии сепсиса

Резюме: Сепсис остается распространенным и жизнеугрожающим патологическим состоянием, госпитальнаясмертность при котором превышает 30 %. Важной составляющей лечения сепсиса является инфузионная терапия. Целью данной работы стала оценка эффективности и безопасности поликомпонентного инфузионного раствора Реосорбилакт в терапии пациентов с сепсисом.
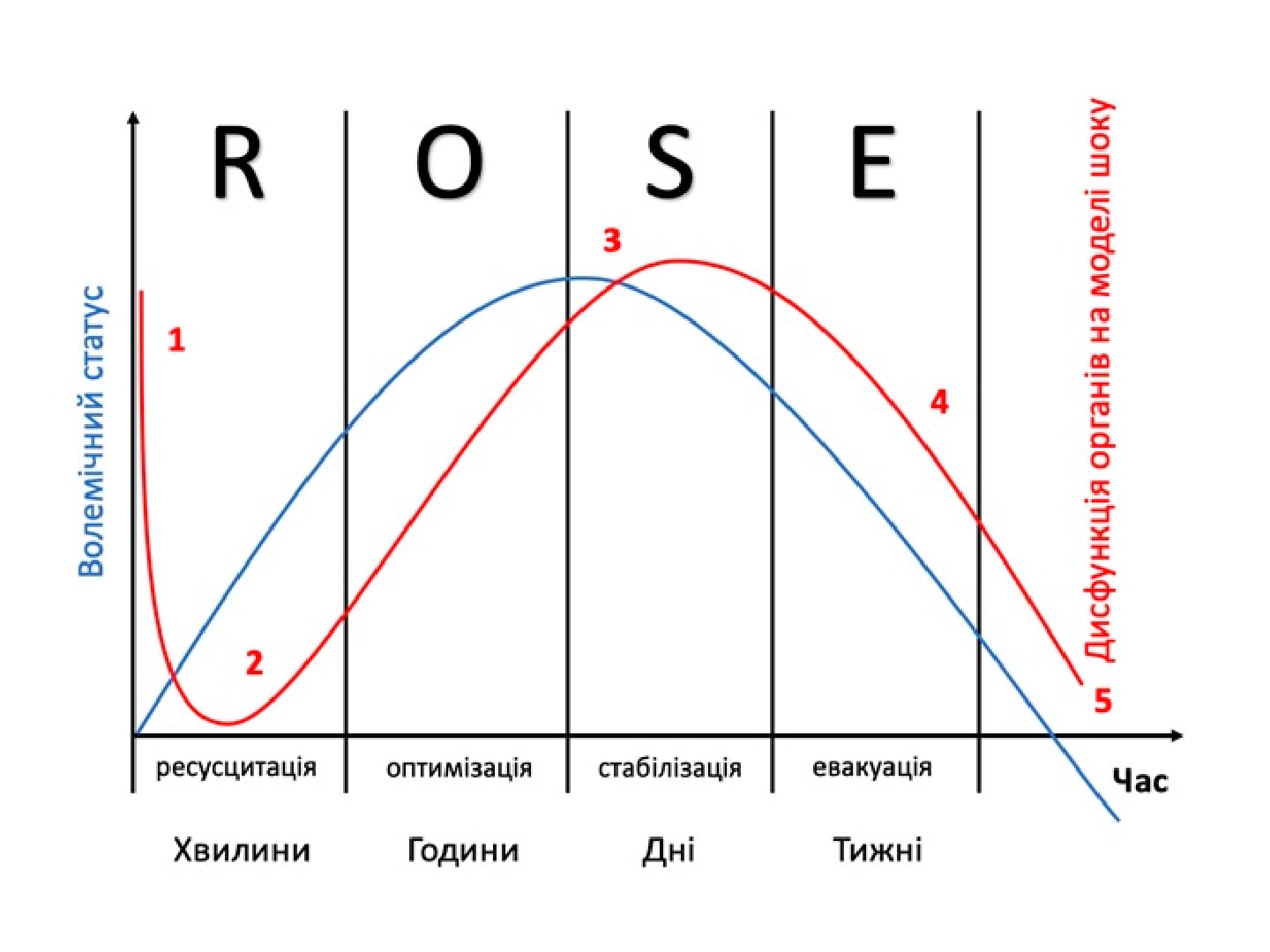
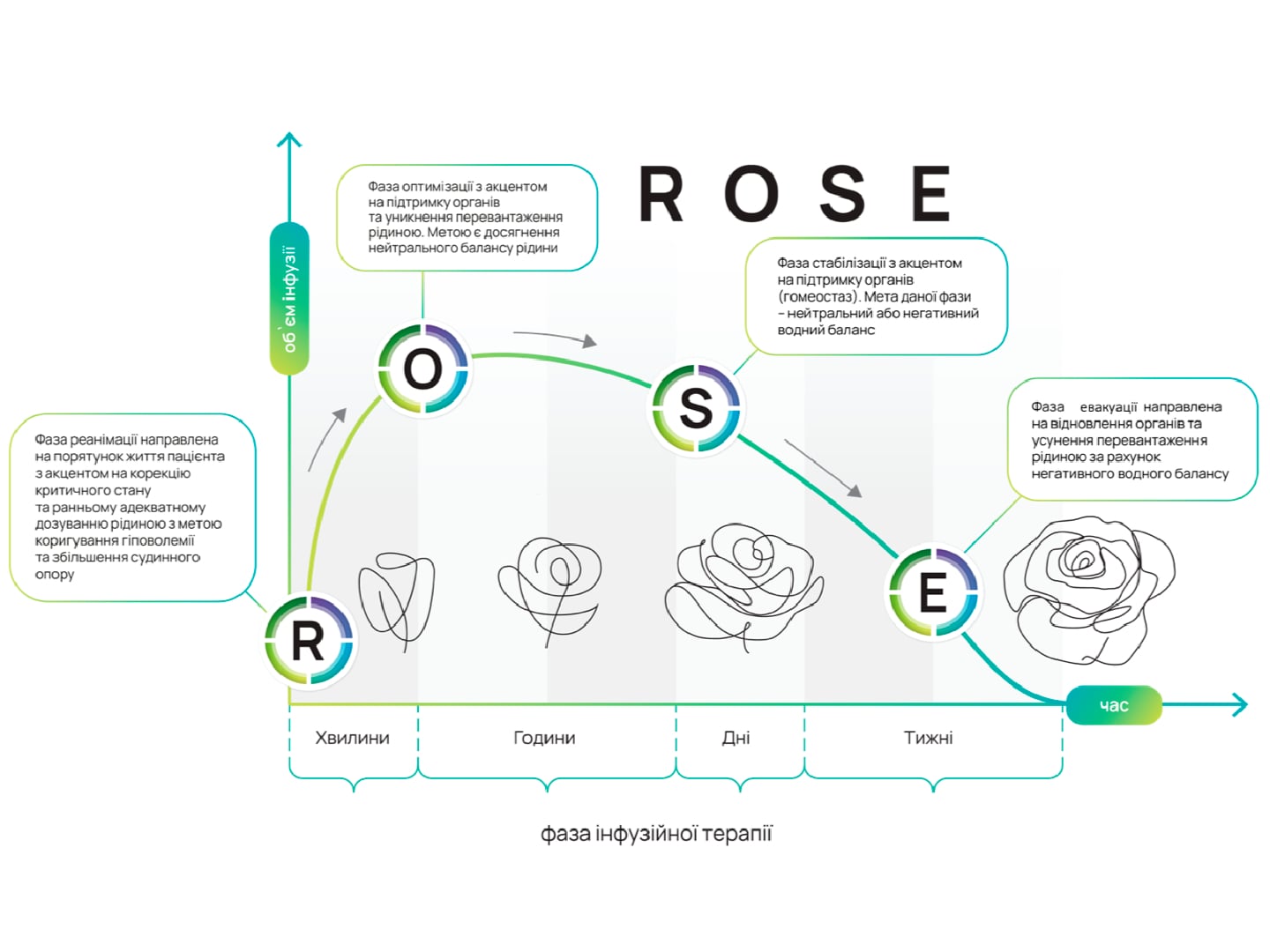
В международном многоцентровом рандомизированном исследовании RheoSTAT-CP0620 приняли участие 180 пациентов в возрасте от 18 до 60 лет с диагнозом сепсиса. Пациенты получали терапию препаратом Реосорбилакт в дозировке согласно инструкции для медицинского использования. Первичным показателем эффективности терапии считалось изменение оценки по шкале SOFA на 3-й день терапии. Как вторичные показатели рассматривались изменения оценки по шкалам APACHE II, SAPS II и MODS, а также изменение маркеров эндогенной интоксикации на 3-й день терапии.
Безопасность препарата оценивалась посредством анализа нежелательных явлений и жизненно важных показателей через 3 дня терапии. На 3-й день лечения препаратом Реосорбилакт было зафиксировано статистически значимые изменения оценки по шкалам SOFA (на 2,01±1,37 балла), APACHE II (на 4,24±3,76 балла), SAPS II (на 3,40±5,30 балла) и MODS (на 1,37±1,37 балла). Кроме того, было выявлено статистически значимое улучшение маркеров эндогенной интоксикации (концентрации мочевины, креатинина и общего билирубина, количества лейкоцитов и расчетных индексов интоксикации) на 3-й день лечения.
Большинство нежелательных явлений (71,74 %) были легкими. Ни одно из нежелательных явлений не было связано с исследуемым препаратом и не привело к выбыванию пациента из исследования. Согласно полученным в исследовании RheoSTAT-CP0620 результатам, Реосорбилакт является эффективным и безопасным препаратом для лечения пациентов с сепсисом. Целесообразным является включение препарата Реосорбилакт в рутинные алгоритмы лечения пациентов с сепсисом.
Ключевые слова: сепсис, инфузионная терапия, Реосорбилакт, интоксикация, полиорганная недостаточность.
Авторы: В.Х. Шарипова1, С. Беридзе2, А.А. Пидмурняк3, Н.А. Шаназаров4, Ю.Ю. Кобеляцкий5, В.И. Кошля6, С.Б. Пеев7, Н. Бабунашвили8,В. Кожокару9, А. Белый10, О.Е. Каниковский11, И. Пырцак12
2 JSC EVEX Medical Corporation / Батумский государственный университет им. Шота Руставели, Грузия
3 Винницкий национальный медицинский университет им. М.И. Пирогова / Хмельницкая областная больница, Украина
4 Больница Медицинского центра Управления делами президента Республики Казахстан, г. Нур-Султан, Казахстан
5 Днепровский государственный медицинский университет, г. Днепр, Украина
6 ГУ «Запорожская медицинская академия последипломного образования МЗ Украины», г. Запорожье, Украина
7 ГУ «Институт общей и неотложной хирургии им. В.Т. Зайцева НАМН Украины», г. Харьков, Украина
8 JSC EVEX/LTD – Кутаиская больница скорой помощи, г. Кутаиси, Грузия
9 Республиканская клиническая больница, г. Кишинев, Молдова
10 Институт скорой помощи, г. Кишинев, Молдова
11 Винницкий национальный медицинский университет им. М.И. Пирогова, г. Винница, Украина
12 Муниципальная клиническая больница «Sfânta Treime», г. Кишинев, Молдова
Литература:
- De Backer D., Dorman T. Surviving sepsis guidelines: a continuous move toward better care of patients with sepsis. JAMA. 2017; 317: 807 — 8. doi: 10.1001/jama.2017.0059 .
- Gaieski D.F., Edwards J.M., Kallan M.J., Carr B.G. Benchmarking the incidence and mortality of severe sepsis in the United States. Crit. Care Med. 2013; 41: 1167 — 74. doi : 10.1097/ CCM .0 b 013 e 31827 c 09 f 8 .
- Seymour C . W ., Liu V . X ., Iwashyna T . J ., Brunkhorst F . M ., Rea T . D ., Scherag A ., et al . Assessment of clinical criteria for sepsis: for the Third International Consensus Definitions for Sepsis and Septic Shock (Sepsis — 3). JAMA. 2016; 315: 762 — 74. doi: 10.1001/jama.2016.0288 .
- Stevenson E.K., Rubenstein A.R., Radin G.T., Wiener R.S., Walkey A.J. Two decades of mortality trends among patients with severe sepsis: a comparative meta — analysis. Crit. Care Med. 2014; 42: 625 — 31. doi: 10.1097/CCM.0000000000000026 .
- Angus D .C., van der Poll T. Severe sepsis and septic shock. N. Engl. J. Med. 2013; 369: 840 — 51. doi: 10.1056/NEJMra1208623 .
- Adhikari N.K., Fowler R.A., Bhagwanjee S., Rubenfeld G.D. Critical c are and the global burden of critical illness in adults. Lancet. 2010; 376: 1339 — 46. doi: 10.1016/S0140 — 6736(10)60446 — 1 .
- Gupta S., Sakhuja A., Kumar G., McGrath E., Nanchal R.S. , Kashani K.B. Culture — negative severe sepsis: nationwide trends and outcomes. Chest . 2016; 150 (6): 1251 — 9.
- Mayr F.B., Yende S., Angus D.C. Epidemiology of severe sepsis. Virulence . 2014; 5 (1): 4 — 11.
- Nannan Panday R.S., Lammers E.M.J., Alam N., Nan ayakkara P.W.B. An overview of positive cultures and clinical outcomes in septic patients. Crit. Care . 2019; 23 (1): 182. doi: 10.1186/s13054 — 019 — 2431 — 8.
- Seymour C.W., Gesten F., Prescott H.C., Friedrich M.E., Iwashyna T.J., Phillips G.S., et al. Time to treatment and mortality during mandated emergency care for sepsis. N. Engl. J. Med . 2017; 376 (23): 2235 — 2244. doi: 10.1056/NEJMoa1703058.
- Levy M.M., Evans L.E., Rhodes A. The surviving sepsis campaign bundle: 2018 update. Intensive Care Med . 2018; 44 (6): 925 — 928.
- Bansal M., Farrugia A., Balboni S., et al. Relative survival benefit and morbidity with fluids in severe sepsis. Curr. Drug Saf . 2013; 8 (4): 236 — 45.
- Sterling S.A., Miller W.R., Pryor J., et al. The impact of timing of antibi otics on outcomes in severe sepsis and septic shock: a systematic review and meta — analysis. Crit. Care Med . 2015; 43 (9): 1907 — 15.
- Byrne L., Van Haren F. Fluid resuscitation in human sepsis: time to rewrite history? Ann. Intensive Care. 2017; 7: 4. doi : 10.1186/s13613 — 016 — 0231 — 8.
- Maitland K., Kiguli S., Opoka R.O., Engoru C., Olupot — Olupot P., Akech S.O., et al. Mortality after fluid bolus in African children with severe infection. N. Engl. J. Med. 2011; 364: 2483 — 95. doi: 10.1056/NEJMoa1101549.
- Andrews B., Semler M.W., Muchemwa L., Kelly P., Lakhi S., Heimburger D.C., et al. Effect of an early resuscitation protocol on in — hospital mortality among adults with sepsis and hypotension: a randomized clinical trial. JAMA. 2017; 318: 1233 — 40. 10.1001/j ama.2017.10913].
- Boyd J.H., Forbes J., Nakada T.A., Walley K.R., Russell J.A. Fluid resuscitation in septic shock: a positive fluid balance and elevated central venous pressure are associated with increased mortality. Crit. Care Med. 2011; 39: 259 — 65. 10.1097/CCM.0b013e3181feeb15.
- Dugar S., Choudhary C., Duggal A. Sepsis and septic shock: guideline — based management. Cleveland Clinic Journal of Medicine. 2020; 87 (1): 53 — 64. doi: https://doi.org/10.3949/ccjm.87a.18143.
- Singer M., Deutschman C.S., Seymour C.W., Shankar — Hari M., Annane D., Bellomo R., et al. The Third International Consensus Definitions for Sepsis and Septic Shock (Sepsis — 3). JAMA. 2016; 315: 801 — 10. doi: 10.1001/jama.2016.0287 .
- Marik P.E., Byrne L., van Haren F. Fluid resuscitation in sepsis: the great 30 mL per kg hoax. J. Thorac. Dis . 2020; 12 (Suppl. 1): S37 — S47. doi: 10.21037/jtd.2019.12.84.
- Ozyilmaz S., Akgul O., Uyarel H., Pusuroglu H., Gul M., Satilmisoglu M., et al. The importance of the neutrophil — to — lymphocyte ratio in patients with hypertrophic cardiomyopathy. Rev. Port. Cardiol. 2017; 36 (4): 239 — 46. doi: 10.1016/j.repc.2016.09.014.
- Balta S., Celik T., Mikhailidis D.P., Ozturk C., Demirkol S., Aparci M., et al. The relation between atherosclerosis and the neutrophil — lymphocyte ratio. Clin. Appl. Thromb. Hemost. 2016; 22 (5): 405 — 11. doi: 10.1177/1076029615569568.
- Rhodes A., Evans L.E., Alhazzani W., Levy M.M., A ntonelly M., Ferrer R., et al. Surviving Sepsis Campaign: international guidelines for management of sepsis and septic shock: 2016. Crit. Care Med . 2017; 45 (3): 486 — 552. doi: 10.1097/CCM.0000000000002255.
- Dellinger R.P., Schorr C.A., Levy M.M. A users ’ guide to the 2016 surviving sepsis guidelines. Crit. Care Med . 2017; 45 (3): 381 — 385.
- Avni T., Lador A., Lev S., Leibovici L., Paul M., Grossman A. Vasopressors for the treatment of septic shock. PLoS One . 2015; 10 (8): e0129305. doi: 10.1371/journal .pone.012930.
- Angus D.C., Barnato A.E., Bell D., Bellomo R., Chong C. — R., Coats T.J., et al. A systematic review and meta — analysis of early goal — directed therapy for septic shock: the ARISE, ProCESS and ProMISe Investigators. Intensive Care Med. 2015; 41: 1549 — 60. 10.1007/s00134 — 015 — 3822 — 1.
- Vandervelden S., Malbrain M.L. Initial resuscitation from severe sepsis: one size does not fit all. Anaesthesiol. Intensive Ther. 2015; 47: s44 — 55. 10.5603/AIT.a2015.0075.
- Hendershot K.M., Robinson L., Roland J., Vaziri K., Rizzo A.G., Fakhry S.M. Estimated height, we ight and body mass index: implications for research and patient safety. J. Am. Coll. Surg. 2006; 203: 887 — 93. 10.1016/j.jamcollsurg.2006.08.018.
- Maskin L.P., Attie S., Setten M., Rodriguez P.O., Bonelli I., Stryjewski M.E., et al. Accuracy of weight an d height estimation in an intensive care unit. Anaesth. Intensive Care. 2010; 38: 930 — 4. 10.1177/0310057X1003800519.
- Bloomfield R., Steel E., MacLennan G., Noble D.W. Accuracy of weight and height estimation in an intensive care unit: implications for clinical practice and research. Crit. Care Med. 2006; 34: 2153 — 7. 10.1097/01.CCM.0000229145.04482.93.
- van Haren F . Personalised fluid resuscitation in the ICU: still a fluid concept? Crit. Care. 2017; 21: 313. doi: 10.1186/s13054 — 017 — 1909 — 5].
- Ognibene F.P., Parker M.M., Natanson C., Shelhamer J.H., Parrillo J.E. Depressed left ventricular performance. Response to volume infusion in patients with sepsis and septic shock. Chest. 1988; 93: 903 — 10. 10.1378/chest.93.5.903.
- Prowle J.R., Kirwan C.J., Bellomo R. Fluid management for the prevention and attenuation of acute kidney injury. Nat. Rev. Nephrol. 2014; 10: 37 — 47. doi: 10.1038/nrneph.2013.232.
- Hilton A.K., Bellomo R. A critique of fluid bolus resuscitation in severe sepsis. Crit. Care. 2012; 16: 302. doi: 10.1186/cc11154.
- Silversides J.A., Perner A., Malbrain M. Liberal versus restrictive fluid therapy in critically ill patients. Intensive Care Med. 2019; 45: 1440 — 2. doi: 10.1007/s00134 — 019 — 05713 — y.
- Awad S., Allison S.P., Lobo D.N. The history of 0.9 % saline. Clin . Nutr . Edinb . Scotl . 2008; 27: 179 — 88.
- Кондрацкий Б., Новак В. Опыт применения в клинической практике комплексного инфузионного препарата Реосорбилакт. Мистецтво лікування . 2006; 1: 34 — 36.