Патогенетические аспекты применения Ксилата у больных сахарным диабетом
Харьковский государственный медицинский университет, кафедра факультетской терапии
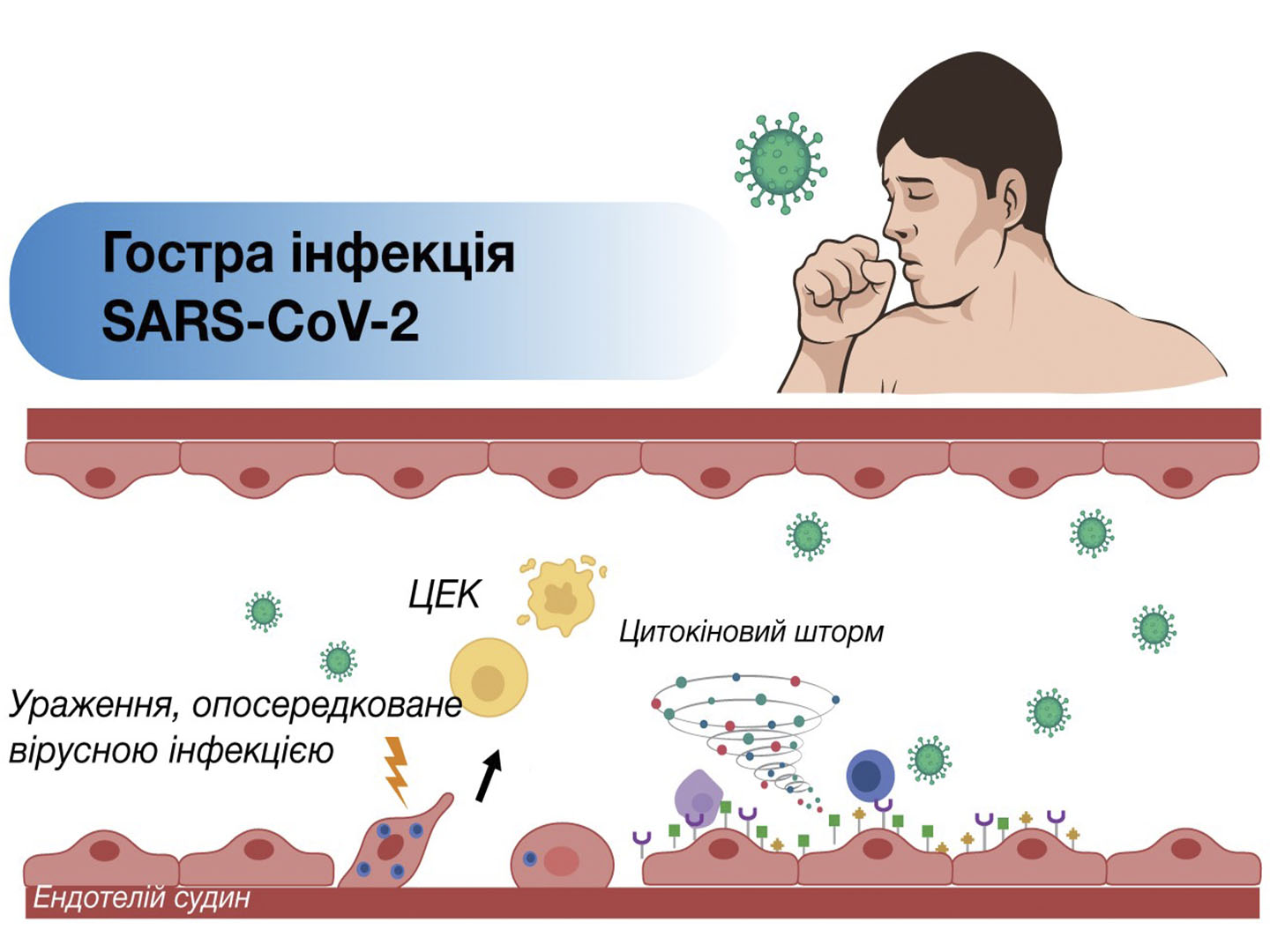
Сахарный диабет (СД) продолжает занимать лидирующие позиции среди важнейших медико-социальных проблем здравоохранения практически во всех странах. Распространенность СД в Украине превышает 8% и имеет тенденцию к увеличению. Большая социальная значимость данной патологии обусловлена тем, что СД ведет к ранней инвали-дизации и смертности больных. Основной проблемой диабето-логии являются профилактика и лечение поздних осложнений СД с целью улучшения качества жизни таких больных [4,11]. Осложнения, развивающиеся при СД, приводят к нарушению функций практически всех органов, индуцируют развитие инсу-линорезистентности (ИР), жировой дистрофии печени (ЖДП), диабетической нефропатии (ДН), кардиопатии, гастропатии, нейропатии и т.д. [9,12].
Наибольшую опасность для жизни больных СД представляют поражения почек — ДН. Каждый второй больной СД 1-го типа (СД-1) и каждые 4-5 больных СД 2-го типа (СД-2) умирают от хронической почечной недостаточности (ХПН). В большинстве случаев уже через 4-5 лет после манифестации СД в почках обнаруживаются признаки диффузного диабетического гломе-рулосклероза.
В патогенезе ДН важнейшими этапами являются: неферментативное гликозилирование белков базальных мембран клубочков почек вследствие стойкой гипергликемии; нарушение синтеза гликозамингликанов— гепаринсульфата, ламинина, фибронектина, энтактина; дислипидемия, внутриклубочковая гипертензия и повышение скорости клубочковой фильтрациии (СКФ); нарушение трансмембранного переноса катионов [1]. Основным фактором, определяющим поражение почек при СД является гипергликемия. Между уровнем гликозилированного гемоглобина (НЬА1с) и выраженностью ДН существует нелинейная связь параболического характера [2]. Гипергликемия способствует компенсаторному ускорению процессов клубочковой фильтрации (более 140-150 мл/мин), что дает возможность выводить избыток глюкозы из организма с мочой. Однако фактор компенсации при определенной его продолжительности трансформируется в патогенный фактор. Хроническая гиперфильтрация приводит к повышению гидростатического давления внутри клубочковых капилляров, формируя, таким образом, внутриклубочковую гипертензию. Гиперфильтрация и внутриклубочковая гипертензия поначалу не сопровождаются ни клиническими, ни лабораторными изменениями, так как на данной стадии белок в моче рутинными методами не выявляется, что создает впечатление мнимого благополучия [6]. Микроальбуминурия (МАУ) является единственным критерием диагностики доклинической стадии ДН. Клиническая чувствительность МАУ составляет 70-97%, специфичность — 94-98%. МАУ— это своеобразный биохимический маркер формирования клинической картины ДН, стадию которой определяют в зависимости от показателя МАУ. Появление протеинурии свидетельствует о том, что 50-70% клубочков склерозировано и процесс в почках принял необратимый характер [10]. В настоящее время изучается биологическая роль многих микроэлементов, а также проявления дисэлементоза при различных патологических процессах.
Биоэлементные нарушения, происходящие в том числе и при СД, имеют определенные особенности и связаны с развитием ЖДП, изменениями ренин-ангиотензин-альдостероновой системы, усилением процессов гиперпероксидации и снижением активности антиоксидантной защиты организма. При СД необходимо проведение комплексной терапии, направленной на стабилизацию гликемического баланса, коррекцию внутриклубочковой гемодинамики, дислипидемии, содержания биоэлементов и ферментов, в состав которых они входят, что позволяет замедлить прогрессирование осложнений и улучшить качество жизни больных.
Недавно появившийся на отечественном рынке препарат ксилат (Юрия-Фарм) обладает рядом свойств, выгодно выделяющих его среди всех инфузионных средств. Основными действующими веществами препарата являются пятиатомный спирт ксилит и натрия ацетат Установлено, что при внутривенном введении ксилит быстро включается в процессы метаболизма, до 80% его утилизируется в печени с образованием гликогена, а остальная часть накапливается другими органами и тканями — почками, сердечной мышцей, поджелудочной железой, надпочечниками, головным мозгом. Ксилит обладает более выраженным, чем глюкоза, антикетогенным и азотсберегающим действием, является источником энергии с независимым от инсулина метаболизмом. Он усиливает поглощение кислорода и подавляет образование ацетоуксусной кислоты тканью печени, уменьшает образование в печени ацетил-КоА, являющегося источником кетоновых тел, уменьшает окисление свободных жирных кислот (СЖК), которое повышено при СД из-за снижения интенсивности метаболизма углеводов. Антикетогенный эффект ксилита обусловлен усилением гликогенообразования в печени, что снижает распад жиров и их поступление с периферии. Ксилит также обладает способностью снижать уровень неэсте-рифицированных жирных кислот (НЕЖК) [3]. Натрия ацетат относится к ощелачивающим средствам замедленного действия. Он способствует накоплению оснований за счет метаболизации препарата и показан в случаях метаболического ацидоза, при которых накопление избытка Н+ идет медленно. В таких случаях использование натрия ацетата в отличие от натрия гидрокарбоната способствует постепенной коррекции метаболического ацидоза и не приводит к резким колебаниям рН.