Методы коррекции неврологических нарушений у пациентов с коронавирусной болезнью (COVID-19)
Цель работы. Проанализировать частоту возникновения и спектр неврологических нарушений у пациентов с коронавирусной болезнью, совершенствование патогенетического лечения.
Материалы и методы. Обследовано 83 пациента с коронавирусной болезнью, госпитализированных в КНП ХОР «Областная клиническая инфекционная больница» за период с мая по декабрь 2020 г. Пациенты были поделены на группы в зависимости от степени тяжести болезни и в зависимости от назначенной терапии. Всем пациентам до начала лечения и после его окончания определяли показатели протеинограммы, в частности содержание общего белка и альбумина, содержание Д-димера, интерлейкина-6, С-реактивного белка, активность аланинаминотрансферазы, аспарагинаминотрансферазы, гамма-глутамилтранспептидазы в сыворотке крови общепринятыми методами. Полученные результаты обрабатывали по общим правилам вариационной статистики с применением критерия t Стьюдента.
Результаты и обсуждение. Клинические проявления, свидетельствующие о поражении нервной системы, наблюдались у 34 (70,83%) пациентов со среднетяжелым и у 32 (91,48%) пациентов с тяжелым течением коронавирусной болезни. Такие неврологические признаки, как нарушение сознания, головная боль, тревожность, беспокойство и депрессия, чаще были диагностированы у пациентов второй группы (р<0,05). На фоне лечения по схеме, в которую входили Ксаврон, комбинация L-аргинина и L-карнитина (тиворель) и гиперосмолярный сбалансированный раствор (реосорбилакт), наблюдали значительную положительную динамику клинических неврологических проявлений и нормализацию исследованных лабораторных показателей.
Заключение. Неврологические проявления типичны для новой коронавирусной болезни. Частота возникновения определенных неврологических признаков (нарушение сознания, головная боль, тревожность, беспокойство, депрессия) зависела от степени тяжести COVID-19, и они чаще диагностированы у пациентов с тяжелым течением болезни. Применение в комплексной терапии у пациентов с COVID-19 препаратов ксаврон, комбинация L-аргинина и L-карнитина (тиворель) и гиперосмолярный сбалансированный раствор (реосорбилакт) способствует регрессии клинических проявлений и нормализации лабораторных показателей по сравнению со стандартной патогенетической терапией.
Ключевые слова: коронавирусная болезнь, неврологические нарушения, терапия, эдаравон, L-аргинин, L-карнитин.
Новый коронавирус изменил планы людей на работу и отдых, пошатнул экономическую ситуацию многих стран мира и заставил людей в большинстве стран мира уйти в вынужденный отпуск и находиться дома. Медицинская статистика по темпам заражения и смертности от новой коронавирусной болезни уже несколько месяцев подряд остается одной из главных новостных тем, но, несмотря на значительную просветительскую работу о путях распространения и методах профилактики SARS-CoV-2, вирус продолжает распространяться во всем мире с поразительной скоростью [1, 2].
Коронавирусная болезнь (COVID-19), обусловленная SARS-CoV-2, – острое вирусное заболевание с преимущественным поражением респираторного тракта, вызванное РНК-содержащим вирусом, который принадлежит к роду Betacoronavirus, семейству Coronaviridae. Он содержит одну цепь РНК и имеет оболочку c булавовидными отростками в виде короны, что стало основанием для названия семейства. Заражение происходит воздушно-капельным и контактным путями [3].
Семейство Coronaviridae объединяет 2 подсемейства, 5 родов и около 40 видов. Многие из них вызывают заболевания у млекопитающих и птиц и могут передаваться от животных к человеку. Впервые коронавирус был выделен от птиц в 1937 году (вирус птичьего инфекционного бронхита), а несколько позже – в середине 60-х годов XX в. – найден у человека. Большинство видов вызывают у человека заболевания верхних и/или нижних отделов дыхательных путей, протекающие в легкой форме с симптомами, характерными для всех острых респираторных вирусных инфекций (ОРВИ), и имеют зимне-весеннюю сезонность. Доля коронавирусной инфекции составляет около 15–30% от всех ОРВИ в мире.
В течение определенного времени коронавирусы не привлекали особого внимания исследователей. Однако в ноябре 2002 г. в китайской провинции Гуандун было обнаружено ранее неизвестное заболевание – тяжелый острый респираторный синдром (ТОРС), или Severe Acute Respiratory Syndrome (SARS). Весной 2003 г. был изолирован этиологический агент – SARS-CoV, принадлежавший к семейству Coronaviridae. По данным ВОЗ, за эпидемию было зарегистрировано 8461 случай этого заболевания, летальность при котором колебалась от 4 до 19,7% (умерло более 900 человек).
С сентября 2012 по январь 2018 г. ВОЗ сообщила о 2298 лабораторно подтвержденных случаях в то время новой коронавирусной болезни – ближневосточного респираторного синдрома (БЖРС), который вызывал Middle East respiratory syndrome coronavirus (MERS-CoV). Всего было зарегистрировано 2494 случая болезни и 858 летальных исходов от нее в 27 странах мира (Саудовская Аравия (80%), Объединенные Арабские Эмираты, Республика Корея; путешественники, посещавшие Средний Восток).
В декабре 2019 г. в Китае зародилась новая глобальная угроза. С тех пор пандемия COVID-19 унесла миллионы человеческих жизней и вызвала массовые потрясения в жизни отдельных семей и общества и в экономике во всем мире. Штамм-мутант, обнаруженный в Италии в феврале, спровоцировал первую волну пандемии за пределами Китая. При этом некоторые исследования указывают на то, что вторая волна пандемии в Европе началась через штамм, который распространялся среди мигрантов – собирателей фруктов в северной Испании. Новая мутация коронавируса, обнаруженная в Великобритании, может спровоцировать третью волну пандемии COVID-19.
Следует отметить, что в результате постоянных мутаций вируса происходят определенные изменения в клинической картине COVID-19. В течение последних недель в Украине стремительно увеличивается количество пациентов с COVID-19, увеличивается доля лиц молодого возраста среди пациентов с тяжелым течением COVID-19; остается высокая летальность. Особое внимание привлекает реконвалесценции у пациентов с COVID-19, так называемый постковидный синдром в виде неврологических и психических расстройств, поражения сердечно-сосудистой системы, медленной регрессии легочного фиброза, формирования хронического обструктивного заболевания легких [4, 5]. Итак, вирус продолжает адаптироваться к нам, а мы к нему.
На сегодня известно, что SARS-CoV-2 поражает не только респираторный тракт, но и все органы и системы организма человека, может вызвать тяжелые последствия. Однако прежде всего значительным является вовлечение в патологический процесс дыхательных путей, что приводит к развитию тяжелого респираторного синдрома, клинически
проявляется лихорадкой с ознобом, сухим кашлем, одышкой, затруднением дыхания. В последнее время значительное внимание ученых и врачей во всем мире привлекают неврологические и психические нарушения, возникающие у пациентов с COVID-19. Их связывают с непосредственным негативным влиянием нового коронавируса (SARS-CoV-2) на центральную нервную систему (ЦНС), а также с гиперактивацией иммунной системы («цитокиновая буря»), гипоксией тканей и действием некоторых лекарственных препаратов [6].
Исследования, проведенные во Франции и Китае, позволили сделать вывод, что нарушения со стороны нервной системы возникают у каждого третьего пациента с коронавирусной болезнью. В частности, описано несколько случаев энцефалита, а также синдрома Гийена – Барре – состояния, когда иммунная система пациента начинает атаковать собственные нервные клетки, что приводит к мышечной слабости, а в тяжелых случаях – к параличу. В основном неврологические расстройства наблюдаются у пациентов с тяжелым течением COVID-19. В таких случаях симптомы могут сохраняться на протяжении длительного времени после выздоровления пациента.
Известно, что SARS-CoV-2 попадает в клетку через мембранный рецептор АПФ 2-го типа, который в большом количестве содержат нейроны и глиальные клетки, эндотелиоциты, альвеоциты II типа. Именно этим можно объяснить возможность поражения головного мозга, сосудов и, соответственно, почти любого органа человеческого организма [7].
ЦЕЛЬ РАБОТЫ
Анализ частоты и спектра неврологических нарушений у пациентов с коронавирусной болезнью.
МАТЕРИАЛЫ И МЕТОДЫ
Обследовано 83 пациента с коронавирусной болезнью, госпитализированных в КНП ХОР «Областная клиническая инфекционная больница» за период с мая по декабрь 2020 г. Большинство пациентов (48 (57,83%)) были лицами пожилого возраста, а средний возраст пациентов составил 60,5±5,2 года. По гендерному составу мужчины преобладали над женщинами (55 (66,27%) и 28 (33,73%) соответственно). У 63 (75,9%) пациентов болезнь протекала на фоне сопутствующей патологии, в частности гипертонической болезни – у 50 (79,37%), ишемической болезни сердца – у 48 (76,19%), сахарного диабета – у 37 (58, 73%), ожирения (индекс массы тела >30,1) – у 22 (34,92%), онкологического заболевания – у 5 (7,94%).
Всем пациентам была проведена компьютерная томография (КТ) или рентгенография органов грудной клетки (ОГК) в передней прямой и боковой проекциях. По данным КТ ОГК, у 34 (40,96%) пациентов в легких обнаружены двусторонние инфильтраты в виде «матового стекла», а по данным рентгенографии ОГК – у 48 (57,83%) пациентов сливные инфильтративные изменения с одной или чаще с обеих сторон преимущественно в нижних отделах легких. Для выявления дыхательной недостаточности и оценки выраженности гипоксемии применяли пульсоксиметрию с измерением сатурации крови (SpO2). У 36 (43,37%) пациентов этот показатель был значительно снижен и составил <90%. С целью верификации возбудителя
проводили определение РНК вируса SARS-CoV-2 в материале с носа и задней стенки глотки методом полимеразной цепной реакции (ПЦР).
Пациенты были разделены на две группы в зависимости от степени тяжести болезни. Первую группу составили 48 (57,83%) пациентов с коронавирусной болезнью среднетяжелого течения, вторую группу – 35 (42,17%) пациентов с тяжелым течением болезни. Тяжесть течения оценивали по следующим признакам: дыхательная недостаточность, артериальная гипотензия, неврологические и психические нарушения, метаболическая энцефалопатия. Все пациенты второй группы нуждались в дополнительной дотации кислорода (O2).
На следующем этапе исследования для оценки состояния ЦНС было проведено анкетирование пациентов и на его основании отобраны 59 (71,08%) пациентов с коронавирусной болезнью, имевших неврологические проявления. Они были разделены на две репрезентативные по возрасту, полу, клинической стадии болезни, наличию сопутствующих заболеваний группы. Группу I (основная) составили 30 (50,85%) пациентов, которым помимо стандартной терапии назначали эдаравон (ксаврон) по 20 мл на 100 мл физиологического раствора натрия хлорида дважды в сутки, комбинация L-аргинина и L-карнитина (тиворель) по 100 мл внутривенно 1 раз в сутки в течение 10 дней, гиперосмолярный раствор (реосорбилакт) по 200 мл внутривенно 1 раз в сутки в течение 5 дней.
Во II группу (контрольная) вошли 29 (49,15%) пациентов с коронавирусной болезнью с неврологическими проявлениями, которые получали стандартную патогенетическую терапию.
L-аргинин (a-амино-d-гуанидиновалериановая кислота), который входит в состав тивореля, относится к классу условно незаменимых аминокислот и является активным клеточным регулятором многочисленных важных для жизни функций организма человека, оказывает важные протекторные эффекты, в частности в его критическом состоянии. L-карнитин оказывает антигипоксическое, мембраностабилизирующее, цитопротекторное, антиоксидантное, антирадикальное, дезинтоксикационное действие, является активным регулятором промежуточного обмена и процессов энергообеспечения, играет определенную роль в поддержании гормонального баланса в организме.
Эдаравон (ксаврон) является антиоксидантом широкого спектра действия, который растворяет как водорастворимые, так и жирорастворимые свободные радикалы. Он имеет многочисленные плейротропные эффекты, в частности противовоспалительные, иммуномодулирующие, антицитокиновые, антиапоптотические, антинекротические, антифибротические, мембраностабилизирующие, таким образом защищает легкие и может применяться для профилактики и лечения «цитокиновой бури» и острого респираторного дистресс-синдрома (ОРДС), присущих COVID-19, путем снижения продукции провоспалительных цитокинов и хемокинов, активных форм кислорода и оксида азота.
Гиперсмолярный раствор (реосорбилакт) является сбалансированным буферным раствором с энергетическим компонентом, благодаря гиперсмолярности перемещает жидкость из интерстициального пространства в сосудистое, а также обладает мягким диуретическим действием, таким образом обеспечивая быстрый дезинтоксикационный эффект, а также доставку лекарственных веществ в очаги воспаления.
Всем пациентам до начала лечения и после его окончания определяли показатели протеинограммы, в частности содержание общего белка и альбумина, содержание Д-димера, интерлейкина-6 (ИЛ-6), С-реактивного белка ((СРБ), активность аланинаминотрансферазы (АЛТ), аспарагинаминотрансферазы (АСТ), гамма-глутамилтранспептидазы (ГГТ) в сыворотке крови с общепринятыми методами.
Полученные результаты обрабатывали по общим правилам вариационной статистики с применением критерия t Стьюдента, критерия согласия χ2 Пирсона.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Большинство (65 (78,31%)) пациентов были госпитализированы на 5,1±1,2 суток от начала болезни. Жалобы на выраженную общую слабость отмечали 75 (90,36%), головную боль – 62 (74,7%), сухой кашель – 50 (60,24%), отсутствие вкуса и обоняния – 37 (44,58%), повышение температуры тела до фебрильных цифр – 39 (46,99%), одышку – 37 (44,58%) пациентов.
Клинические проявления поражения нервной системы наблюдались у 34 (70,83%) пациентов первой группы (головная боль – у 34 (70,83%), нарушения сна – у 33 (68,75%), отсутствие вкуса и обоняния – у 21 (43,75%), атаксия, тревожность – у 15 (31,25%), беспокойство – у 9 (18,75%), суицидальные мысли – у 7 (14,58%), депрессия – у 6 (12,5%), невралгия – у 5 (10,42%)) и у 32 (91,43 %) пациентов второй группы (головная боль – у 32 (91,43%), нарушения сна – в 29 (82,86%), тревожность – у 27 (77,14%), отсутствие вкуса и обоняния – у 27 (77,14%), беспокойство – у 25 (71,43%), депрессия – у 14 (40%), нарушение сознания – у 7 (20%), суицидальные мысли – у 6 (17,14%), атаксия – у 5 (14,29%), невралгия – у 5 (14,29%)).
Такие неврологические признаки, как нарушение сознания, головная боль, тревожность, беспокойство и депрессия, чаще наблюдали у пациентов второй группы (р<0,05). Итак, нарушения со стороны нервной системы являются типичными для новой коронавирусной болезни и зависят от тяжести ее течения.
Динамика основных клинических симптомов у пациентов с коронавирусной болезнью с неврологическими проявлениями на фоне проводимой терапии приведена на рис. 1–5. До начала терапии клинические симптомы у пациентов обеих групп проявлялись с одинаковой частотой. На фоне лечения по схеме, в которую входили эдаравон (ксаврон), комбинация L-аргинина и L-карнитина (тиворель), и гиперосмолярный сбалансированный раствор (реосорбилакт), наблюдали значительную положительную динамику клинических неврологических проявлений.
Так, после терапии у пациентов I группы определяли достоверно более быструю регрессию лихорадки, головной боли, нарушения сна, тревожности и общей слабости по сравнению с пациентами II группы (р<0,01).
Итак, предложенная схема терапии способствует более эффективному и быстрому восстановлению состояния нервной системы по сравнению с пациентами, получавшими стандартное патогенетическое лечение.
На рис. 1 показаны средние значения содержания D-димера (нг/мл) до и после лечения у пациентов основной и контрольной групп. До начала лечения разница между показателями была статистически недостоверной (750,87±111,64 против 738,11±119,91 нг/мл соответственно), после лечения у пациентов основной группы показатель значимо улучшался по сравнению с контрольной группой (212,48±64,22 против 468,58±87,41 нг/мл, p<0,01).
Рис. 1. Средние значение D-димера (нг/мл) до (p>0,05) и после лечения (p<0,001) у пациентов основной группы, до (p>0,05) и после лечения (p>0,05) у пациентов контрольной группы
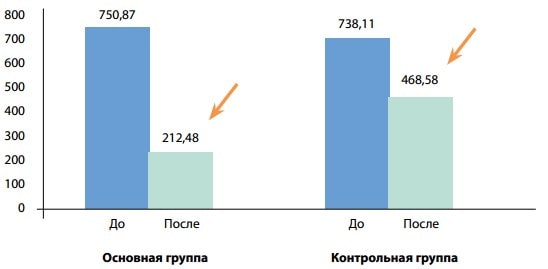
На рис. 2 показаны средние значения содержания альбумина (%) до и после лечения у пациентов основной и контрольной групп. До начала лечения разница между показателями была статистически недостоверной (47,12±1,29% против 48,27±1,11% соответственно), после лечения у пациентов основной группы показатель значимо улучшался по сравнению с контрольной группой (56,47±1,58%, p<0,001 против 51,66±1,62%, p>0,05).
Рис. 2. Средние значения альбумина (%) до (p>0,05) и после лечения (p<0,001) у пациентов основной группы, до (p>0,05) и после лечения (p>0,05) у пациентов контрольной группы
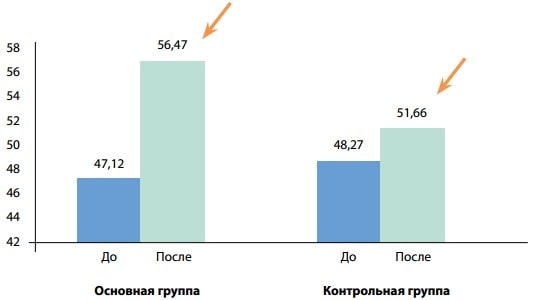
Рис. 3. Средние значения АСТ (ЕД/л) до (p>0,05) и после лечения (p<0,001) у пациентов основной группы, до (p>0,05) и после лечения (p>0,05) у пациентов контрольной группы
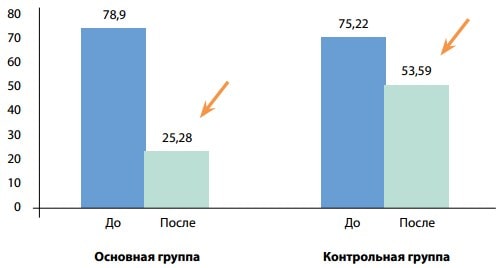
На рис. 3 показаны средние значения АСТ (ЕД/л) до и после лечения у пациентов основной и контрольной групп. До начала лечения разница между показателями была статистически недостоверной (78,9±4,1 ЕД/л против 75,22±11,28 ЕД/л соответственно, р>0,05), после лечения у пациентов основной группы показатель значимо улучшался по сравнению с контрольной группой (25,28±3,91 ЕД/л, p<0,001 против 53,59±8,81 ЕД/л соответственно, p>0,05).
На рис. 4 показаны средние значения АЛТ (ЕД/л) до и после лечения у пациентов основной и контрольной групп. До начала лечения разница между показателями была статистически недостоверной (97,5±6,4 ЕД/л против 92,34±10,1 ЕД/л соответственно, р>0,05), после лечения у пациентов основной группы показатель значимо улучшался по сравнению с контрольной группой (30,41±4,81 ЕД/л, p<0,001, против 61,45±12,78 ЕД/л соответственно, p>0,05).
Рис. 4. Средние значения АЛТ (ЕД/л) до (p>0,05) и после лечения (p<0,001) у пациентов основной группы, до (p>0,05) и после лечения (p>0,05) у пациентов контрольной группы
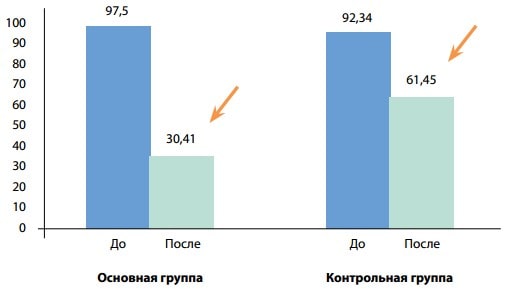
Рис. 5. Средние значения ГГТ (МЕ/л) до (p>0,05) и после лечения (p<0,001) у пациентов основной группы, до (p>0,05) и после лечения (p>0,05) у пациентов контрольной группы
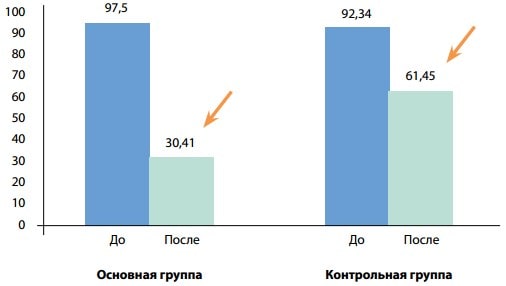
На рис. 5 показаны средние значения ГГТ (МЕ/л) до и после лечения у пациентов основной и контрольной групп. До начала лечения разница между показателями была статистически недостоверной (97,5±6,4 МЕ/л против 92,34±10,1 МЕ/л соответственно, р>0,05), после лечения у пациентов основной группы показатель значимо улучшался по сравнению с контрольной группой (30,41±4,81 МЕ/л, p<0,001 против 61,45±12,78 МЕ/л соответственно, p>0,05).
Рис. 6. Динамика основных клинических симптомов у больных коронавирусной болезнью с неврологическими проявлениями до и после лечения, группа I
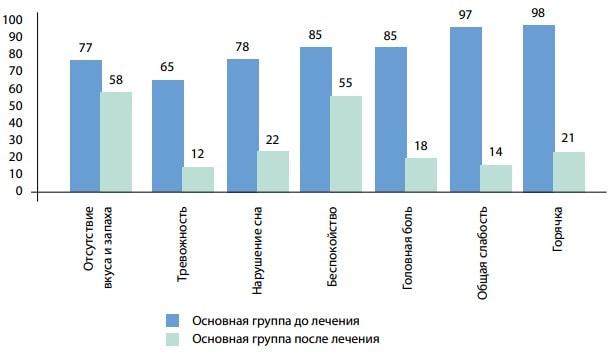
Рис. 7. Динамика основных клинических симптомов у больных коронавирусной болезнью с неврологическими проявлениями до и после лечения, группа ІІ
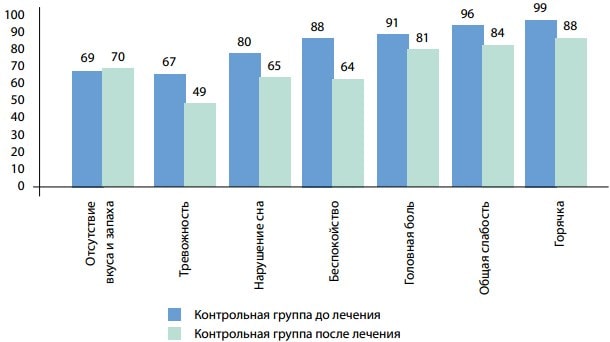
До начала лечения разницы со стороны лабораторных показателей между группами пациентов не было (рис. 6–7). Исходные значения Д-димера, ИЛ-6, СРБ, АЛТ, АСТ и ГГТ были пониженными относительно нормы у пациентов обеих групп. На фоне лечения у пациентов I группы происходило повышение относительного содержания альбумина (р<0,001), снижение содержания Д-димера (р<0,001), СРБ (р<0,001), активности АЛТ (р<0,001), АСТ (р<0,001), ГГТ (р<0,001) в сыворотке крови. У пациентов II группы снижалось только содержание СРБ (р<0,001). Остальные показатели у пациентов этой группы имели тенденцию к нормализации (р>0,05).
Содержимое ИЛ-6 в сыворотке крови как у пациентов I, так и II группы имело лишь тенденцию к снижению, но несколько более значительную у пациентов I группы.
Таким образом, после лечения у пациентов основной группы произошло достоверное снижение исследованных показателей; у большинства пациентов они достигли нормальных значений. В группе сравнения, за исключением СРБ, который достоверно снизился на фоне терапии, но не нормализовался, показатели имели только тенденцию к снижению. Разница со стороны исследованных показателей между группами после лечения оказалась достоверной.
ЗАКЛЮЧЕНИЕ
Неврологические проявления типичны для новой коронавирусной болезни. Так, нарушения со стороны нервной системы наблюдались у 34 (70,83%) пациентов со среднетяжелым и у 32 (91,48%) пациентов с тяжелым течением болезни. Частота возникновения определенных неврологических признаков (нарушение сознания, головная боль, тревожность, беспокойство, депрессия) зависела от степени тяжести COVID-19, и они чаще случались у пациентов с тяжелым течением болезни.
Применение в комплексной терапии у пациентов с COVID-19 препаратов эдаравон (ксаврон), комбинация L-аргинина и L-карнитина (тиворель) и сбалансированный гиперосмолярный раствор (реосорбилакт) способствует регрессии клинических проявлений и нормализации лабораторных показателей по сравнению со стандартной патогенетической терапией.
Авторы:
Юрко Е.В., Кучерявченко В.В., Соломенник А.О., Лесная А.С., Харьковский национальный медицинский университет, Харьков, Украина
Литература:
- Jiang , Xia S., Ying T. (2020) A novel coronavirus (2019-nCoV) causing pneumonia-associated respiratory syndrome. Cell Mol Im- munol, vol. 17, no 5, pp. 554.
- Huang , Wang Y., Li X. (2020) Clinical features of patients in- fected with 2019 novel coronavirus in Wuhan. China. Lancet, vol. 395, no 10223, pp. 497–506.
- Yang J., Zheng Y., Gou (2020) Prevalence of comorbidities in the novel Wuhan coronavirus (COVID-19) infection: a systematic re- view and meta-analysis. Int J Infect Dis., no 94, pp. 91–95.
- Yin , Huang M., Li D. (2020) Difference of coagulation features between severe pneumonia induced by SARS-CoV2 and non-SARS- CoV2. J. Thromb Thrombolysis, no 3, pp. 1–4.
- Connors J.M., Levy J.H. (2020) COVID-19 and its implications for thrombosis and anticoagulatio Blood, vol. 135, no 23, pp. 2033– 2040.
- Thachil J., Tang , Gando S. (2020) ISTH interim guidance on recognition and management of coagulopathy in COVID-19. Journal of Thrombosis and Haemostasis, vol. 18, no 5, pp. 1023–1026.
- Martinelli , Ferrazzi E., Ciavarella A. (2020) Pulmonary embo- lism with COVID-19. Thromb Res., no 191, pp. 36–37.