Безпечна седація під час кесаревого розтину
Резюме. Внаслідок підвищення середнього віку породіль частота кесаревого розтину зростає з року в рік. Нейроаксіальна анестезія є методикою вибору для операції кесаревого розтину, і саме її впровадження дозволило знизити материнську смертність, пов’язану з ускладненнями анестезії. Вона також дозволяє пацієнтці бути у свідомості під час народження дитини, брати активну участь у процесі.
Втім, рівень тривоги і стресу під час кесаревого розтину вищий, ніж під час вагінальних пологів, тому в багатьох випадках виникає потреба в седації. Запропоновано багато методів седації, які включають закис азоту, пропофол, бензодіазепіни, опіоїди та дексмедетомідин. За результатами робіт, представлених в сучасній літературі, безпечна седація може бути проведена навіть до початку кесаревого розтину та анестезії.
Ключові слова: кесарів розтин, седація, дексмедетомідин, нейроаксіальна анестезія.
Згідно з визначенням Всесвітньої арганізації охорони здоров’я, безпека пацієнта – це можливість уникнути випадкових несприятливих наслідків при наданні медичної допомоги або внаслідок медичних помилок.
Протягом останніх 30 років у світі спостерігається приріст кількості кесаревих розтинів, Україна не є винятком у цьому процесі. Причин для цього багато, і вони досить відомі.
У зв’язку з небувалим інтересом вітчизняних і зарубіжних анестезіологів до нейроаксіальної анестезії, про що свідчить зростання частоти її застосування у структурі анестезіологічного забезпечення в акушерстві, гостро постала проблема періопераційної безпеки. Нейроаксіальна анестезія є методикою вибору при кесаревому розтині, і її широке впровадження дозволило значно знизити ризик материнської смертності, пов’язаної з ускладненнями анестезії [1].
Окрім цього, вона дозволяє роділлі бути у свідомості протягом усього періоду пологів шляхом кесаревого розтину, брати активну участь у процесі, провести раннє прикладання до груді та контакт “шкіра до шкіри”. Нейроаксіальна анестезія не потребує системного введення препаратів для анестезії, що дозволяє уникнути можливого несприятливого впливу на новонародженого [2].
Тим не менше, кесарів розтин супроводжується вищим рівнем стресу та тривоги для пацієнтки, ніж вагінальні пологи [3]. Причиною стресу можуть бути дискомфорт, пов’язаний з іммобілізацією на операційному столі; озноб, нудота і блювання, неповноцінність анестезії, “френікус-симптом”, вісцеральні реакції при тракції за структури очеревини, а також поганий стан плода після народження [4].
Додаткової уваги заслуговують пацієнтки у ролі замінної матері, для яких сам момент народження та перший крик дитини можуть бути психологічно важкими для сприйняття. Внаслідок вищевказаних факторів запускаються стресорні реакції, які можуть не тільки спричинити гемодинамічні зміни під час анестезії та операції, а й призводити до зміни поведінки та особистості пацієнтки [5].
Для зниження тривоги під час нейроаксіальної анестезії запропоновано багато методів [6], включаючи нефармакологічні: передопераційний візит та інформування пацієнтки, музика, слухання цитат із Корану у пацієнток мусульманського віросповідання [7], гіпноз, окуляри віртуальної реальності тощо [8]. Втім, більш ефективними є фармакологічні методи, які включають закис азоту, пропофол, бензодіазепіни, опіоїди, дексмедетомідин та інші [6, 9]. При виборі методики седації необхідно враховувати той факт, що нейроаксіальна анестезія сама по собі певною мірою викликає седативний ефект [3]. Більше того, седація при епідуральній анестезії під час ургентного кесаревого розтину виражена більше, ніж при спінальній анестезії для планового кесаревого розтину [10].
Седативний ефект нейроаксіальної анестезії пов’язують зі зниженням аферентної стимуляції ретикулярної формації від зони сенсорного блоку [11]. Також в літературі описано, що додаткова седація виникає при введенні інтратекально чи епідурально таких ад’ювантів, як мідазолам [12], неостигмін [13], дексмедетомідин [14].
Основними вимогами до седації під час кесаревого розтину є збереження свідомості, спонтанного дихання та захисних рефлексів з дихальних шляхів, мінімізація гемодинамічного впливу, коротка тривалість дії препаратів. Глибока седація є небезпечною у зв’язку з ризиком аспірації, апное, десатурації. Також потрібно пам’ятати, що ризик невдалої інтубації в акушерських пацієнтів майже в 10 разів вищий, ніж в неакушерській популяції [15].
Є різні методики оцінки глибини седації, включаючи різноманітні шкали, а також застосування BISмонітора [16]. Шкала Ramsey використовується у багатьох клінічних дослідженнях і водночас є простою та зручною для використання. Рівень седації за цією шкалою оцінюється від 1 до 6 балів: 1 – пацієнт у свідомості, кооперативний, орієнтований; 2 – пацієнт сонний; 3 – пацієнт відповідає на команди; 4 – пацієнт відповідає на помірні стимули; 5 – пацієнт відповідає на біль; 6 – пацієнт зовсім не відповідає [4]. Оптимальним рівнем седації під час кесаревого розтину є 2–3 бали за Ramsey [4].
Інгаляція 50 % закису азоту з киснем дозволяє значно знизити рівень тривоги без клінічно значущих побічних ефектів [17, 18]. Перевагами даного методу є швидкий і короткотривалий ефект, високий профіль безпеки для матері й плода, що дозволяє його безпечно використовувати і на початкових етапах операції до вилучення плода і перетину пуповини. Серед недоліків – може підвищувати ризик інтрачи післяопераційної нудоти і блювання, а у високих концентраціях – спричинити глибоку седацію, гіпоксію [19].
Пропофол в субапноетичних дозах широко застосовується для седації під час кесаревого розтину. Навантажувальна доза складає 0,5 мг/кг з подальшою інфузією зі швидкістю 5–8 мкг/кг/хв. Для зменшення больових відчуттів на початку введення до розчину пропофолу можна додавати лідокаїн 30 мг. Такі дози дозволяють швидко досягнути анксіолітичного ефекту з мінімальними гемодинамічними ефектами, низьким ризиком глибокої седації, апное, амнезії та високим рівнем задоволеності пацієнток седацією. Пропофол також має певний антиеметичний ефект.
Найчастішими побічними ефектами седації в таких дозах відзначено біль за ходом вени під час ін’єкції, незважаючи на введення лідокаїну, а також логорея [4]. Згідно з даними A. Mazyy та ін. [20], пропофол у дозі 0,7 мг/кг можна безпечно використовувати для процедурної седації під час проведення спінальної анестезії для кесаревого розтину. Це дозволяє отримати згоду на проведення реґіонарної анестезії пацієнткам, які відмовляються від неї на користь загальної у зв’язку зі страхом перед самою процедурою нейроаксіальної блокади.
Для седації також можна застосовувати опіоїди та бензодіазепіни. Фентаніл у дозі 1 мкг/кг або мідазолам у дозі 0,02 мг/кг може бути безпечно введений навіть перед початком спінальної анестезії без негативного впливу на новонародженого [21]. Недоліками опіоїдів є провокування нудоти і блювання, а також слабкий ступінь седації при застосуванні доз, які не викликають депресію дихання.
Подальший пошук безпечного препарату для седації при кесаревому розтині привів до дослідження застосування агоністів альфа-2-рецепторів, які мають як знеболюючий, так і седативний ефект при застосуванні під час регіонарної анестезії. Дексмедетомідин є селективним альфа-2-агоністом, який забезпечує аналгезію і седацію, але, з іншого боку, не призводить до небажаних гемодинамічних ефектів внаслідок активації-1-рецепторів та депресії дихання [22].
Протягом тривалого часу анестезіологи використовували дексмедетомідин у акушерській популяції з обережністю з огляду на можливе трансплацентарне проникнення, яке може спричинити небажані неонатальні ефекти. Втім, останні дослідження показали, що, враховуючи високий ступінь плацентарної затримки (материнсько/фетальний індекс 0,77) і високу ліпофільність, препарат не потрапляє у фетальний кровотік [23]. Деякі публікації [24–26] вказують на відсутність несприятливих ефектів дексмедетомідину під час кесаревого розтину.
Описано багато випадків застосування препарату у вагітних пацієнток, коли регіонарна анестезія була протипоказана. Більше того, дексмедетомідин використовувався під час знеболення пологів, коли знеболюючий ефект епідуральної аналгезії був недостатній, без будь-яких негативних наслідків на новонародженого в рекомендованих дозах [23].
Встановлено, що навантажувальна доза 0,6 мкг/кг протягом 10 хвилин перед початком кесаревого розтину з подальшою інфузією 0,2 мкг/кг/год забезпечує задовільну седацію при хорошій гемодинамічній стабільності через 30 хвилин після початку інфузії [27]. В іншому дослідженні [28] для визначення ефективної навантажувальної дози використовувався метод регресії Діксена.
Початкова навантажувальна доза у першої пацієнтки була 1 мкг/кг протягом 10 хвилин, з подальшим зниженням на 0,1 мкг/кг у кожної наступної пацієнтки. Після навантажувальної дози всі пацієнтки отримували інфузію 0,3 мкг/кг/год. Метою було отримання ступеня седації Ramsey 3 або 4 через 5 хвилин після навантажувальної дози. Результати показали, що ED95 навантаження становить 0,96 мкг/кг. При навантажувальній дозі 1 мкг/кг не було надмірної седації (Ramsey 5), відмінностей у сумарній дозі атропіну, ефедрину та побічними ефектами порівняно з меншими дозами, при яких не вдалося отримати рівень седації Ramsey 3–4.
Недоліками даного дослідження є недостатня оцінка гемодинамічних ефектів, а також те, що пацієнтки з нирковою недостатністю, печінковою недостатністю та неврологічними хворобами не включалися в дослідження. Тому дозування у цих категорій пацієнтів потребує подальшого вивчення [29].
Інтратекальне введення дексмедетомідину в дозі 5 мкг також може забезпечити додаткову седацію пацієнта [30], знизити ризик ознобу [31] та зменшити необхідну дозу локального анестетику [32].
Наш досвід
У власній практиці ми використовуємо дексмедетомідин від вітчизняного виробника “Юрія-Фарм” для седації під час планового кесаревого розтину під спінальною анестезією у носіїв вагітності, коли замінна мати не виявляє бажання бути у свідомості в момент вилучення плода і поки він перебуває в операційній.
Обстежено 38 пацієнток, яким виконувався плановий кесарів розтин в умовах спінальної анестезії. Дослідження проводили в процесі проведення седації на тлі спінальної анестезії. Середній вік пацієнток склав 29 років, маса тіла 72 кг, зріст 164 см. Фізичний стан пацієнток за класифікацією Американської асоціації анестезіологів (ASA) відповідав I–II функціональному класу. В якості місцевого анестетику використовували ЛОНГОКАЇН® ХЕВІ.
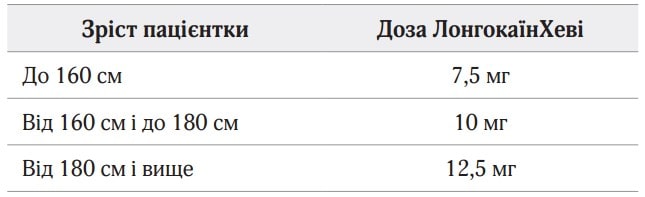
Дозу місцевого анестетику розраховували за зростом пацієнтки (табл. 1) (Obstetric Anesthesia Resident’s Hand book. Cesarean Section. Regional Anaesthesia. Elektivprocedure. The SWISS Anaesthesia Server’s, University of Basel).
Таблиця 1. Вибір дози гіпербаричного 0,5 % бупівакаїну залежно від зросту пацієнтки
Для поліпшення якості аналгезії додавали до розчину місцевого анестетику 25 мкг фентанілу.
Відповідно до методу седації пацієнтки були розділені на дві групи:
• 1 група – 18 пацієнток, використовували дексмеде-томідин з метою інтраопераційної седації;
• 2 група – 20 жінок, використовували пропофол з метою інтраопераційної седації.
Всі пацієнтки перед майбутнім втручанням були обстежені стандартно. Безпосередньо перед оперативним втручанням встановлювали катетер в одну з периферичних вен верхніх кінцівок (як правило, зліва) і починали інфузію збалансованого кристалоїдного розчину. Моніторинг – стандартний, він передбачав постійну реєстрацію ЕКГ, пульсоксиметрію, реєстрацію частоти дихання, вимір через кожні 5 хв. артеріального тиску.
Рівень седації оцінювали за шкалою Рамсея (RSS). Цільові значення були спрямовані на досягнення седації в 3–4 бали. Інфузійну підтримку здійснювали збалансованими кристалоїдними розчинами 10–15 мл/кг/год. Для корекції артеріальної гіпотензії (визначалась нами як зниження систолічного артеріального тиску понад 25 % від початкового рівня або нижче 90 мм рт. ст.) ми збільшували темп інфузії кристалоїдів, а у випадках рефрактерності до проведених заходів внутрішньовенно вводили розчин мезатону (фенілефрину).
Всі пацієнтки перебували на спонтанному диханні з подачею кисню через носовий катетер зі швидкістю 3–4 л/хв. Тривалість операції не перевищувала 1 годину.
У першій групі (дексмедетомідин) технологія інтраопераційної седації складалася з навантажувальної дози дексмедетомідину 1 мкг/кг, яку вводили протягом 15 хв., та підтримуючої дози 0,5–0,7 мкг/кг/год. Введення дексмедетомідину припиняли за 5 хв. до закінчення операції.
У другій групі (пропофол) технологія інтраопераційної седації складалася з внутрішньовенного болюсного введення пропофолу 0,5 мг/кг протягом 1 хвилин. Підтримання седативного ефекту забезпечували шляхом титрування інфузії 1 % пропофолу до необхідного рівня вираженості седативного ефекту. Для більшості пацієнток необхідно було від 1 до 4 мг/кг/год. Крім інфузії, проводили болюсне введення від 10 до 20 мг, якщо рівень седативного ефекту був недостатнім.
У процесі проведення седації на тлі спінальної анестезії ми порівнювали між двома групами:
- Розвиток гіпотензії під час операції.
- Розлади дихання (гіпоксемія) при досягненні цільового значення седації в 3–4 бали за шкалою Рамсея.
- Оцінку новонароджених за шкалою Апгар.
Під час використання вищевказаної схеми у 18 пацієнток не зафіксовано серйозних побічних ефектів з боку гемодинаміки, надлишкової седації, низьких оцінок за Апгар на 1-й і 5-й хвилині, ацидозу в артеріальній пуповинній крові новонародженого. У двох випадках відзначалася брадикардія 49 і 46 уд./хв., яка була успішно скоригована введенням атропіну.
Втім, виникнення брадикардії важко диференціювати, оскільки всім пацієнткам проводилася профілактична інфузія фенілефрину, який сам по собі викликає рефлекторну брадикардію. Седація дексмедетомідином при проведенні спінальної анестезії викликала розвиток гіпотензії у 2 рази рідше, ніж седація на основі пропофолу.
Цільові значення седації дексмедетомідином у 3–4 бали за шкалою Рамсея при проведенні спінальної анестезії не викликають розладів дихання. В той же час седація пропофолом викликає розлади дихання у вигляді помірної гіпоксемії (зниження SpO2 до 91–93 %) у 30 %пацієнток і вираженої гіпоксемії (зниження SpO2 нижче91 %) у 10 % пацієнток.
Оціноки за Апгар на 1-й і 5-й хвилині та рівень pH у крові новонародженого не мали достовірної різниці в обох групах.
Наш досвід вказує на те, що дексмедетомідин від вітчизняного виробника “Юрія-Фарм” може безпечно бути застосований при кесаревому розтині, однак необхідні подальші дослідження з більшою вибіркою пацієнтів, рандомізацією та плацебо-контролем.
Висновок
Седація пацієнток при нейроаксіальній анестезії під час кесаревого розтину за потреби може бути безпечно проведена навіть до початку операції та анестезії. На даний момент доступно багато засобів проведення седації, як нефармакологічних, так і фармакологічних, включаючи закис азоту, пропофол, бензодіазепіни, опіоїди та агоністи альфа-2-рецепторів.
Дексмедетомідин дозволяє проводити безпечну седацію при мінімальних побічних ефектах та відсутністю несприятливого впливу на плід. Наш власний досвід застосування дексмедетомідину від вітчизняного виробника “Юрія-Фарм” вказує, що він може бути безпечно застосований при кесаревому розтині, але потребує подальшого докладнішого вивчення.
Автори:
Гріжимальський Є. В., Гарга А. Й., пологовий будинок “Лелека”, м. Київ
Література:
- Rollins M, Lucero J. Overview of anesthetic considerations for Cesarean delivery. British Medical Bulletin [Internet]. Oxford University Press (OUP); 2012 Jan 4;101(1):105–25. Available from: https://doi.org/10.1093/bmb/ldr050
- Carrie les. Extradural, spinal or combined block for obstetric surgical anaesthesia. British Journal of Anaesthesia [Internet]. Elsevier BV; 1990 Aug;65(2):225–33. Available from: https://doi. org/10.1093/bja/65.2.225
- Marucci M, Diele C, Bruno F, Fiore T. Subarachnoid anaesthesia in caesarean delivery: effects on alertness. Minerva anestesiologica. 2003 nov;69(11):809–24.
- Danielak-nowak M, Musio E, Arct-Danielak D, Duda I, Ludwik K. A comparison of subhypnotic doses of propofol and midazolam during spinal anaesthesia for elective Caesarean section. Anestezjologia Intensywna Terapia [Internet]. Termedia Sp. z.o.o.; 2016 Mar 11;48(1):13–8. Available from: https://doi.org/10.5603/ ait.2016.0003
- Vaida S, Cattano D, Hurwitz D, Mets B. Algorithm for the anesthetic management of cesarean delivery in patients with unsatisfactory labor epidural analgesia. F1000Research [Internet]. F1000 Research Ltd; 2015 Apr 24;4:98. Available from: https://doi. org/10.12688/f1000research.6381.1
- Mazy A, Madkour n, Shaalan H. Can propofol procedural sedation implementation increase the acceptance of spinal anesthesia during cesarean section? Ain-Shams Journal of Anesthesiology [Internet]. Springer Science and Business Media LLC; 2019 Dec;11(1). Available from: https://doi.org/10.1186/s42077– 019–0043–9
- Ghiasi A, Keramat A. The effect of listening to holy quran recitation on anxiety: A systematic review. Iranian Journal of nursing and Midwifery Research [Internet]. Medknow; 2018;23(6):411. Available from: https://doi.org/10.4103/ijnmr.ijnmr_173_17
- Faruki A, nguyen T, Proeschel S, Levy n, Yu J, Ip V, et al. Virtual reality as an adjunct to anesthesia in the operating room. Trials [Internet]. Springer Science and Business Media LLC; 2019 Dec;20(1). Available from: https://doi.org/10.1186/s13063–019–3922–2
- Wang C, Liu S, Han C, Yu M, Hu Y, Liu C. Effect and placental transfer of dexmedetomidine during caesarean section under epidural anaesthesia. Journal of International Medical Research [Internet]. SAGE Publications; 2017 Apr 28;45(3):964–72. Available from: https://doi.org/10.1177/0300060517698330
- Bavaro JB, Mendoza JL, McCarthy RJ, Toledo P, Bauchat JR. Maternal sedation during scheduled versus unscheduled cesarean delivery: implications for skin-to-skin contact. International Journal of Obstetric Anesthesia [Internet]. Elsevier BV; 2016 Aug;27:17–24. Available from: https://doi.org/10.1016/j.ijoa.2016.06.003
- Pollock JE, neal JM, Liu SS, Burkhead D, Polissar n. Sedation during Spinal Anesthesia. Anesthesiology [Internet]. Ovid Technologies (Wolters Kluwer Health); 2000 Sep;93(3):728–34. Available from: https://doi.org/10.1097/00000542–200009000–00022
- Yegin A, Sanli S, Dosemeci L, Kayacan n, Akbas M, Karsli B. The analgesic and sedative effects of intrathecal midazolam in perianal surgery. European Journal of Anaesthesiology [Internet]. Ovid Technologies (Wolters Kluwer Health); 2004 Aug;21(8):658–62. Available from: https://doi.org/10.1097/00003643–200408000– 00012
- Kaya Fn, Sahin S, Owen MD, Eisenach JC. Epidural neostigmine Produces Analgesia but Also Sedation in Women after Cesarean Delivery. Anesthesiology [Internet]. Ovid Technologies (Wolters Kluwer Health); 2004 Feb;100(2):381–5. Available from: https:// doi.org/10.1097/00000542–200402000–00030
- Elzayyat n, Ahmed nagy H, Girgis K. Comparing the effect of adding dexmedetomidine versus dexamethasone on prolonging the duration of intrathecal bupivacaine in lower abdominal operations. Ain-Shams Journal of Anaesthesiology [Internet]. Medknow; 2014;7(3):388. Available from: https://doi.org/10.4103/1687– 7934.139574
- Barnardo PD, Jenkins JG. Failed tracheal intubation in obstetrics: a 6-year review in a UK region. Anaesthesia [Internet]. Wiley; 2000 Jul;55(7):690–4. Available from: https://doi.org/10.1046/j.1365– 2044.2000.01536.x
- CPSychol Tn. Sedation scales and measures-a literature review.
- Manouchehrian n, Bakhshaei MH. nitrous Oxide Effect on Relieving Anxiety and Pain in Parturients Under Spinal Anesthesia for Caesarean Section. Anesthesiology and Pain Medicine [Internet]. Kowsar Medical Institute; 2014 May 26;4(2). Available from: https://doi.org/10.5812/aapm.16662
- Vallejo MC, Phelps AL, Shepherd CJ, Kaul B, Mandell GL, Ramanathan S. nitrous oxide anxiolysis for elective cesarean section. Journal of Clinical Anesthesia [Internet]. Elsevier BV; 2005 nov;17(7):543–8. Available from: https://doi.org/10.1016/j. jclinane.2005.01.009
- Buhre W, Disma n, Hendrickx J, DeHert S, Hollmann MW, Huhn R, et al. European Society of Anaesthesiology Task Force on nitrous Oxide: a narrative review of its role in clinical practice. British Journal of Anaesthesia [Internet]. Elsevier BV; 2019 May;122(5):587– 604. Available from: https://doi.org/10.1016/j.bja.2019.01.023
- Mazy A, Madkour n, Shaalan H. Can propofol procedural sedation implementation increase the acceptance of spinal anesthesia during cesarean section? Ain-Shams Journal of Anesthesiology [Internet]. Springer Science and Business Media LLC; 2019 Dec;11(1). Available from: https://doi.org/10.1186/s42077– 019–0043–9
- Fr lich M, Burchfield DJ, Euliano T, Caton D. A single dose of fentanyl and midazolam prior to Cesarean section have no adverse neontal effects. Canadian Journal of Anesthesia/Journal canadien d’anesth sie [Internet]. Springer Science and Business Media LLC; 2006 Jan;53(S1):79–85. Available from: https://doi.org/10.1007/ bf03021531
- Afonso J, Reis F. Dexmedetomidine: Current Role in Anesthesia and Intensive Care. Brazilian Journal of Anesthesiology [Internet]. Elsevier BV; 2012 Jan;62(1):118–33. Available from: https://doi. org/10.1016/s0034–7094(12)70110–1
- nair A, Sriprakash K. Dexmedetomidine in pregnancy: Review of literature and possible use. Journal of Obstetric Anaesthesia and Critical Care [Internet]. Medknow; 2013;3(1):3. Available from: https://doi.org/10.4103/2249–4472.114253
- neumann MM, Davio MB, Macknet MR, Applegate RL. Dexmedetomidine for Awake Fiberoptic Intubation in a Parturient With Spinal Muscular Atrophy Type III for Cesarean Delivery. Obstetric Anesthesia Digest [Internet]. Ovid Technologies (Wolters Kluwer Health); 2010 Dec;30(4):246. Available from: https://doi. org/10.1097/01.aoa.0000389626.41532.84
- Palanisamy A, Klickovich RJ, Ramsay M, Ouyang DW, Tsen LC. Intravenous dexmedetomidine as an adjunct for labor analgesia and cesarean delivery anesthesia in a parturient with a tethered spinal cord. International Journal of Obstetric Anesthesia [Internet]. Elsevier BV; 2009 Jul;18(3):258–61. Available from: https://doi. org/10.1016/j.ijoa.2008.10.002
- Abu-Halaweh SA, Al Oweidi A-KS, Abu-Malooh H, Zabalawi M, Alkazaleh F, Abu-Ali H, et al. Intravenous dexmedetomidine infusion for labour analgesia in patient with preeclampsia. European Journal of Anaesthesiology [Internet]. Ovid Technologies (Wolters Kluwer Health); 2009 Jan;26(1):86–7. Available from: https://doi. org/10.1097/eja.0b000e000000f3fb
- Jiang W, Wang Q, Xu M, Li Y, Yang R, Song X, et al. Assessment of different loading doses of dexmedetomidine hydrochloride in preventing adverse reaction after combined spinal-epidural anesthesia. Experimental and Therapeutic Medicine [Internet]. Spandidos Publications; 2017 Apr 13;13(6):2946–50. Available from: https://doi.org/10.3892/etm.2017.4335
- Wang J, Han Z, Zhou H, Wang n, Ma H. Effective Loading Dose of Dexmedetomidine to Induce Adequate Sedation in Parturients Undergoing Caesarean Section Under Spinal Anaesthesia. Turkish Journal of Anesthesia and Reanimation [Internet]. AVES Publishing Co.; 2017 Oct 23;45(5):260–3. Available from: https://doi. org/10.5152/tjar.2017.04578
- Cortegiani A, Accurso G, Gregoretti C. Should We Use Dexmedetomidine for Sedation in Parturients Undergoing Caesarean Section Under Spinal Anaesthesia? Turkish Journal of Anesthesia and Reanimation [Internet]. AVES Publishing Co.; 2017 Oct 23;45(5):249–50. Available from: https://doi.org/10.5152/ tjar.2017.0457812
- Salah D, Sayed W, Adib F. Studying the sedative effect of dexmedetomidine administered by two different routes, a randomized comparative trial. Ain-Shams Journal of Anaesthesiology [Internet]. Medknow; 2016;9(2):240. Available from: https://doi. org/10.4103/1687–7934.179901
- Wang YQ, Zhang X-J, Wang Y. Effect of intrathecal dexmedetomidine on cesarean section during spinal anesthesia: a meta-analysis of randomized trials</p>. Drug Design, Development and Therapy [Internet]. Informa UK Limited; 2019 Aug; Volume 13:2933–9. Available from: https://doi.org/10.2147/dddt.s207812
- Liu L, Qian J, Shen B, Xiao F, Shen H. Intrathecal dexmedetomidine can decrease the 95 % effective dose of bupivacaine in spinal anesthesia for cesarean section. Medicine [Internet]. Ovid Technologies (Wolters Kluwer Health); 2019 Mar;98(9):e14666. Available from: https://doi.org/10.1097/md.0000000000014666